
Põlvevalu on üks sagedasemaid ortopeedi traumatoloogi vastuvõtu põhjuseid (rohkem kui 50% visiitide koguarvust). Selles artiklis analüüsime noorte ja eakate patsientide põlveliigese valu ja düsfunktsiooni võimalikke põhjuseid, kaasaegseid diagnoosi- ja ravimeetodeid.
Alustame anatoomiaga. Põlveliigese moodustavad reieluu ja sääreluu, põlvekedra. Peamised sidemed, millest põlve koosneb, on eesmised ja tagumised ristatisidemed, mis vastutavad põlveliigese stabiilsuse eest eesmise-tagumise suunas, ning külgmised sidemed (sisemised ja välimised), mis vastutavad külgmise stabiilsuse eest. Samuti on kaks intraartikulaarset kõhre – meniskid. Nad täidavad lööke neelavat funktsiooni, suurendavad luude liigesepindade kontaktpinda ja stabiliseerivad liigest.
Põlveliigest ümbritseb palju lihaseid, nende kinnituskohad võivad samuti olla valu allikaks. Lihaste kinnituskohtade lähedal on liigesekotid, mis võivad muutuda põletikuliseks ja tekitada ka vaevusi.
Tavaliselt võib eristada kolme tüüpi põlvevalu:
- põletikuline,
- koormus,
- neuralgia.
Õige diagnoos võimaldab teil pöörduda õige spetsialisti poole: traumatoloog-ortopeed, reumatoloog või neuroloog.
Koormusvalu
Seda tüüpi vaevused, nagu nimigi ütleb, häirivad patsienti pingutuse ajal (näiteks: kõndimine, jooksmine, kükitamine, teatud liigutused põlveliigeses jne). Puhke- ja puhkeseisundis pole patsiendil peaaegu midagi muretseda. Tavaliselt saab selgelt öelda, kus ja milliste konkreetsete liigutustega see häirib või võib nimetada koormuse aja, mille järel tekib ebameeldiv tunne (patsient ütleb näiteks: "Põlvkonna all hakkab valutama pärast Ma jooksen 10 minutit").
Millised patoloogiad võivad põhjustada stressivalu? Peamiselt põlvevigastused, näiteks:
- vigastus,
- luumurd,
- sidemete täielik või osaline kahjustus,
- tendiniit ja kõõluste rebendid,
- meniski vigastus.
Mis tahes struktuuri kahjustus võib põhjustada liigeseõõnde verejooksu, seejärel see paisub, suureneb ja valu põlves suureneb. Nahale võib tekkida hematoom. Tavaliselt tekib ebamugavustunne treeningu ajal pärast kahju kohe või esimestel tundidel.
Vigastusjärgse valu korral on esmaabiks lokaalne külm, kui nahal on haav, steriilne side. Põlve saab fikseerida elastse sidemega, samuti on soovitav vähendada haige liigese koormust. Võite võtta anesteetikumi mittesteroidsete põletikuvastaste ravimite rühmast või kasutada ravimit geeli või salvi kujul paikselt. Vajalik on pöörduda traumatoloogi poole. Arst uurib põlve, viib läbi spetsiaalsed liigutused, kogub hoolikalt anamneesi (millal vigastus tekkis, milline vigastusmehhanism, valu lokaliseerimine, kuidas patsienti iseseisvalt raviti). Võib määrata uuringud luumurdude (röntgenikiirgus), meniski, sidemete, lihaste kahjustuste (MRI või liigese ultraheli) välistamiseks. Mõned vigastused nõuavad kirurgilist ravi.
Ilma traumata stressivalu korral (tunne tekkis mõni aeg pärast koormust või ilma nähtava põhjuseta) on parem mitte iseseisvalt tegutseda, vaid pöörduda kohe ortopeedilise traumatoloogi poole. See koht on lubatud kinnitada elastse sideme või fiksaatoriga, ajutiselt piirata koormust.
Väga sageli teeb patsient sellise valu korral röntgeni, näeb kirjelduses "artroosi" ja alustab eneseraviga stressi vähendamise, kondroprotektorite võtmisega ning mõnikord soovitab arst või sõber kohe "blokaad" teha. intraartikulaarne süstimine valu leevendamiseks. See pole just õige taktika. Selgitame välja.
Nagu eespool mainitud, võib põlvevalu põhjuseid olla palju. Artroos on liigese järkjärgulise vananemise loomulik protsess, seda esineb suuremal või vähemal määral kõigil. Kõige sagedamini ei põhjusta esialgsed artrootilised muutused (kõhrekoe lokaalne hõrenemine, liigeseruumi kerge ahenemine, osteofüüdid piki luude servi) üldse valu.
Põhireegel on, et me ei ravi pilti, vaid patsienti! Kui võtta 100 erinevas vanuses kaebusteta inimest ja teha neile põlveliigestest röntgen, leiame paljudel kindlasti artrootilisi muutusi. Aga need inimesed ei hooli. Mitte alati pole muutused piltidel valu põhjuseks. Röntgen näitab meile ju ainult luude seisundit, aga pehmeid kudesid me hinnata ei saa: lihaseid, sidemeid, meniske jne.
Põlveliigese artroos (gonartroos)
Kuidas artroosi ära tunda?
See diagnoos annab valu proportsionaalselt koormuse kestusega: mida pikem on koormus (näiteks kõndimine), seda rohkem põlv "valutab". Hilisemates etappides võib esineda liigese painde ja sirutuse amplituudi piirang. Sageli puudub konkreetne lokalisatsioon, tunda on kogu põlveliigest ning seda tunnet saab anda sääre- või reielihastele, puusaliigesele. Valu võib tekkida piki liigese tagumist pinda suure Bakeri tsüsti tõttu, mis on artroosi sagedane kaaslane. Kõige sagedamini teeb gonartroos muret üle 50-60-aastastele ja täpne järeldus tehakse piltide, valu iseloomu, uurimise ja muude valu põhjuste välistamise põhjal.
Konservatiivne ravi on liigese hetkeseisundi säilitamine, eesmärgiks on vältida muutuste progresseerumist ja leevendada valu. Oluline on mõista, et artroosi vastupidist arengut ei toimu ja põlved ei muutu "nagu uuteks".
Rasvumisega on vaja kaalust alla võtta, tuleb ette näha harjutused lihastele. Oluline on mõista, et liigesekõhre põhiline toitumine toimub liigesevedelikust ja selle regulaarseks uuenemiseks on vajalik füüsiline aktiivsus. Seetõttu on artroosi korral koormuse piiramine ebaotstarbekas. Loomulikult ei saa läbi valu teha ühtegi harjutust.
Valu leevendamiseks määratakse põletikuvastased ravimid, kasutatakse füsioteraapiat (näiteks kõrge intensiivsusega laserravi, kõrge intensiivsusega magnetravi, lööklaineravi), trombotsüütide rikastatud plasmat (PRP-teraapia), mõnikord on soovitatav kasutage hüaluroonhappe preparaate intraartikulaarsete süstide kujul. Mõnikord võib kõhrekoe toetamiseks välja kirjutada kondroprotektoreid. Mõned uuringud on näidanud, et nende ravimite pikaajaline kasutamine võib põlvevalu vähendada. Kuid on oluline mõista, et need ravimid on ainult ravi abikomponent. Põhirõhk peaks siiski olema liikumisel ja kaalulangetamisel, see annab parima efekti. Harjutusi võib teha koos taastusravispetsialistiga või iseseisvalt vastavalt arsti juhistele.
3-4-kraadise artroosiga, tugeva liigesevaluga, mida ei leevendu ühegi konservatiivse ravi meetodiga, samuti olulise liigutuste piiramisega on soovitatav kirurgiline ravi – põlveliigese osaline või täielik artroplastika või korrigeeriva osteotoomia võimalused. Oluline on mõista operatsioonijärgse taastusravi vajadust – lõpptulemus sõltub sageli sellest etapist.
Liigeste pehmete kudede vigastus
Kui spordiga tegeleval ja aktiivset eluviisi harrastaval noorel patsiendil tekib pingutuse ajal valu põlves, siis loomulikult tuleks ennekõike mõelda mitte artroosile, vaid igasugustele pehmete kudede patoloogiatele. Noored patsiendid vigastavad sageli meniske; spordivigastuste korral tekib sageli sidemete ja isegi lihaste rebend. Eespool kirjeldatud struktuuride kahjustusi saab tuvastada, kui arst teeb läbivaatuse käigus spetsiaalseid teste, diagnoosi kinnitamiseks on ette nähtud kohalik ultraheli või MRI. Vigastada võib põlvekedra või reieluu ja sääreluu liigesekõhre. MRI on ainus viis selliste kahjustuste tuvastamiseks.
Konservatiivne teraapia seisneb põlveliigese trakside kandmises, valuvaigistite ja dekongestiivsete füsioteraapia protseduurides ning ravimite võtmises. Valitakse edasised harjutused.
Oluliste vigastuste korral, millega kaasneb liigese ebastabiilsus, blokeerivad liigutused, võib osutuda vajalikuks kirurgiline ravi: õmblus või meniski osaline resektsioon (osa eemaldamine), mõnikord on vaja kogu meniski eemaldada. Kui sidemed on kahjustatud, tehakse mõnikord sidemete plastilist kirurgiat.
Kõhrekahjustuse korral otsustatakse konservatiivse või kirurgilise ravi valimise otsus individuaalselt, see sõltub kahjustuse ulatusest ja patsiendi kaebustest.
lihaste kõõlusepõletik
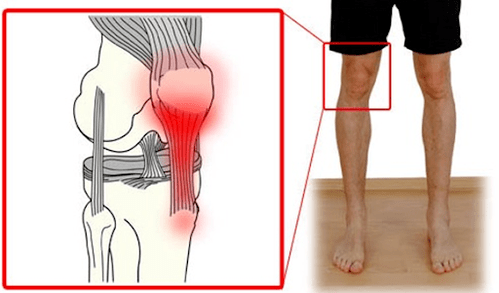
Üks levinumaid vaevuste põhjuseid on lihaste ülekoormus. Lihase kinnituskohas on valu, kõõluses põletik, mida nimetatakse tendiniidiks. Kõõlusepõletiku levinumad lokalisatsioonid on reie nelipealihase kõõlus, oma põlvekedra side, niudelihase sündroom (see on külgmine reielihas pika kõõlusega, mis ulatub niudeluust kuni sääreluu sisestuskohani), kõõlusepõletik või bursiit "varesejala" kõõlustest - nn reie tagumise lihasrühma kõõluste kompleks põlveliigese sisepinnal.
Reie nelipealihase kõõluse kõõlusepõletikuga lokaliseerub valu selgelt põlvekedra kohal, tekib nelipealihase pinges ja venitamisel, häirib sageli trepist kõndides, kükitades.
Põlveliigese sideme kõõlusepõletik ("hüppaja põlv", "jooksja põlv") avaldub valuna põlvekedra all, tavaliselt kas sääreluu või põlvekedra kinnituskohas ja on tunda kogu ulatuses.
Iliootiibiaalse trakti sündroomi korral on valu lokaliseeritud piki põlveliigese ja reie külgpinda.
Kõõlusepõletiku tuvastamiseks piisab mõnikord patsiendi pädevast uurimisest ja testimisest. Ultrahelis võib luu külge kinnitumise kohas näha kõõluste lokaalset paksenemist või turset ning tuvastada põletikuline efusioon. MRI näitab sarnaseid muutusi.
Sel juhul on ultraheli eeliseks võimalus hinnata mõlemat liigest korraga, võrrelda näitajaid vastupidise terve poolega.
Kõige sagedamini saab kõõlusepõletikku ravida spetsiaalselt valitud harjutustega, kasutada lööklaineteraapiat. Mõnikord annavad hea efekti kroonilise kõõlusepõletiku korral trombotsüütide rikka plasma (PRP-ravi) või kollageenipreparaatide lokaalsed süstid.
Põletikuline valu
Teist tüüpi põlvevalu on põletikuline valu. Sellist sündroomi ei seostata sageli stressiga ja see võib avalduda puhkeolekus, häirida patsienti öösel või hommikul. Iseloomulikud kaebused on liigeste jäikus, tavaliselt on esimestel tundidel vaja liigeste valulikkuse ja jäikuse kaotamiseks "hajutada". Pingutusel põletikuline valu sageli kaob.
Põletiku põhjuseks võivad olla autoimmuunsed reumatoloogilised haigused, kui immuunsüsteem töötab liigselt ja tekib antikehi liigeste enda membraanide komponentide vastu, on oluline välistada ka nakkuslikud põhjused (reaktiivne artriit võib tekkida urogenitaalsüsteemi infektsioonide, tuberkuloosi korral , jne. ).
Põhjuseks võib olla kusihappesoolade ladestumine liigese kudedesse, kui selle eritumine on häiritud või moodustumine tõhustatud. Seda haigust nimetatakse podagraks ja liigesepõletikku nimetatakse podagra artriidiks.
Põletikulist liigesevalu ravib reumatoloog. Reumatoloogiliste haiguste välistamiseks või kinnitamiseks määratakse vereanalüüsid, vajadusel tehakse kahjustatud piirkonna ultraheli või MRI. Reumatoloogiliste haiguste ravi on peamiselt meditsiiniline. Oluline on valida ravimid individuaalselt, tiitrida annust, patsienti peab jälgima arst, mitte tegema iseseisvaid otsuseid ravi kohta. Põhiravi abistamiseks võib kasutada ödeemi- ja põletikuvastast füsioteraapiat, põletikuvastaseid blokaade. Soojendavad protseduurid, kompressid ja soojendava toimega salvid ei ole soovitatavad.
Sageli pöörduvad patsiendid spetsialistide, näiteks traumatoloogi või neuroloogi poole. Nii teid kui ka arsti tuleb hoiatada selliste sümptomitega nagu hommikune liigesejäikus, öine ja hommikune valu, turse ja punetus ilma traumata, teadmata päritoluga palavik, üldine nõrkus. Sellised kaebused peaksid olema reumatoloogi konsultatsiooni määramise põhjuseks.
Mõnikord on põlveliigese põletiku põhjuseks ülekoormus või selle struktuuride kahjustus, näiteks pärast meniski vigastust võib tekkida põletikuline efusioon, varesejala piirkonnas võib tekkida bursiit pikalt treenival sportlasel. Prepatellar bursa bursiit võib tekkida pärast otsest lööki põlvele. Sellist põletikku ravib traumatoloog-ortopeed.
Oluline on välistada onkoloogilised haigused, sageli häiritakse ka luude pahaloomulisi kasvajaid öösel. Kui kahtlustatakse luu neoplasmi, on ette nähtud põlveliigese kompuutertomograafia, see uuring näitab luude struktuuri ja tuvastab luude hävimise kasvaja poolt.
Mõned nakkushaigused, nagu näiteks hepatiit, võivad põhjustada liigese sündroomi. Sellistes olukordades on vajalik põhihaiguse ravi onkoloogi või nakkushaiguste spetsialisti poolt.
neuropaatiline valu
See ei ole kõige levinum põlvevalu, kuid oluline on sellest teadlik olla. Põlveliiges saab oma innervatsiooni nimmepõimiku närvidest (seda moodustavad närvijuured, mis ulatuvad lülisamba nimmepiirkonna seljaajust). Kolmanda ja neljanda nimmelüli (L3-L4) tasemelt väljuvad närvijuured, mis lähevad põlvele ning nende kokkusurumisel lülidevahelise liigese hernia või osteofüütide poolt võib tekkida tuline ja põletav valu. tekkida, see ilmneb igal ajal, sõltumata koormusest ja võib kiirguda reide, alaselga või alaselga.
Selle sümptomiga on kohalikud meditsiinilised protseduurid ja valuvaigistid sageli ebaefektiivsed. Diagnoosi kinnitamiseks on vaja konsulteerida neuroloogiga ja teha lülisamba nimme-ristluu MRI. Ravi eesmärk on kõrvaldada närvijuure kokkusurumise põhjus.
Oluline on, et diagnoosimisel mängiks peamist rolli arsti läbivaatus ja anamneesi kogumine, mitte ainult piltidel olevad leiud. Mitte alati ei ole valu põhjuseks muutused röntgenis, MRI-s, ultrahelis. Enne mis tahes protseduuride sooritamist ja ravimite võtmist proovige välja mõelda, mida arst täpselt ravida soovib, ärge kartke esitada küsimusi oma diagnoosi ja ravi kohta. Taastumine ei nõua alati kalleid süste ja protseduure.
Terved põlveliigesed võimaldavad teil säilitada noorust, tegeleda lemmikspordialaga ja elada täisväärtuslikku elu.Hoolitse oma põlvede eest!













































